Lægemiddelrespons med eosinofili og systemiske symptomer (DRESS), også kendt som lægemiddelinduceret overfølsomhedssyndrom, er en alvorlig T-cellemedieret kutan bivirkning karakteriseret ved udslæt, feber, involvering af indre organer og systemiske symptomer efter langvarig brug af visse lægemidler.
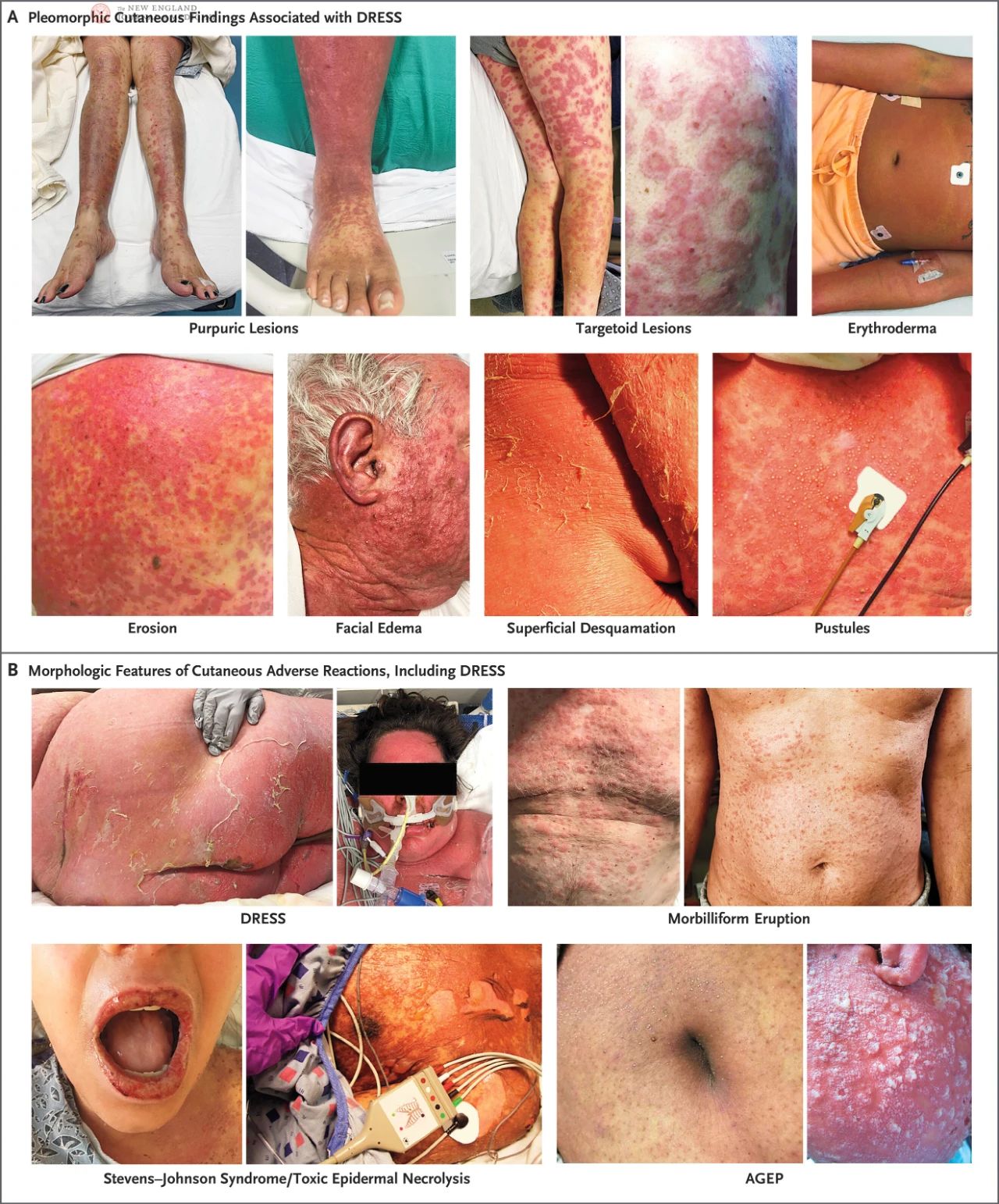
DRESS forekommer hos cirka 1 ud af 1.000 til 1 ud af 10.000 patienter, der modtager medicin, afhængigt af typen af det inducerende lægemiddel. Størstedelen af DRESS-tilfældene var forårsaget af fem lægemidler i faldende rækkefølge efter incidens: allopurinol, vancomycin, lamotrigin, carbamazepin og trimethopridin-sulfamethoxazol. Selvom DRESS er relativt sjælden, tegner det sig for op til 23 % af hudreaktioner hos indlagte patienter. Prodromale symptomer på DRESS (lægemiddelrespons med eosinofili og systemiske symptomer) omfatter feber, generel utilpashed, ondt i halsen, synkebesvær, kløe, svie i huden eller en kombination af ovenstående. Efter dette stadie udvikler patienter ofte et mæslingelignende udslæt, der starter på torso og ansigt og gradvist spreder sig og til sidst dækker mere end 50 % af huden på kroppen. Ansigtsødem er et af de karakteristiske træk ved DRESS og kan forværre eller føre til en ny skrå øreflipskrølle, hvilket hjælper med at skelne DRESS fra ukompliceret mæslingelignende lægemiddeludslæt.
Patienter med DRESS kan præsentere med en række forskellige læsioner, herunder urticaria, eksem, lichenoide forandringer, eksfoliativ dermatitis, erytem, målskiveformede læsioner, purpura, blærer, pustler eller en kombination af disse. Flere hudlæsioner kan være til stede hos den samme patient på samme tid eller ændre sig, efterhånden som sygdommen skrider frem. Hos patienter med mørkere hud er tidlig erytem muligvis ikke synlig, så det skal undersøges omhyggeligt under gode lysforhold. Pustler er almindelige i ansigt, på hals og bryst.
I et prospektivt, valideret European Registry of Serious Cutaneous Adverse Reactions (RegiSCAR)-studie udviklede 56 % af DRESS-patienterne mild slimhindeinflammation og erosion, hvor 15 % af patienterne havde slimhindeinflammation, der involverede flere steder, oftest orofarynx. I RegiSCAR-studiet havde størstedelen af DRESS-patienterne systemisk lymfeknudeforstørrelse, og hos nogle patienter opstår lymfeknudeforstørrelsen endda før hudsymptomer. Udslættet varer normalt mere end to uger og har en længere rekonvalescensperiode, hvor overfladisk afskalning er det primære træk. Derudover er der, selvom det er ekstremt sjældent, et lille antal patienter med DRESS, som muligvis ikke er ledsaget af udslæt eller eosinofili.
Systemiske læsioner af DRESS involverer normalt blod-, lever-, nyrer-, lunge- og hjertesystemerne, men næsten alle organsystemer (inklusive det endokrine, gastrointestinale, neurologiske, okulære og reumatiske system) kan være involveret. I RegiSCAR-studiet havde 36 procent af patienterne mindst ét ekstrakutant organ involveret, og 56 procent havde to eller flere organer involveret. Atypisk lymfocytose er den mest almindelige og tidligste hæmatologiske abnormalitet, hvorimod eosinofili normalt forekommer i de senere stadier af sygdommen og kan vedvare.
Efter huden er leveren det mest almindeligt berørte solide organ. Forhøjede leverenzymniveauer kan forekomme, før udslættet viser sig, normalt i mildere grad, men kan lejlighedsvis nå op til 10 gange den øvre normalgrænse. Den mest almindelige type leverskade er kolestase, efterfulgt af blandet kolestase og hepatocellulær skade. I sjældne tilfælde kan akut leversvigt være alvorligt nok til at kræve en levertransplantation. I tilfælde af DRESS med leverdysfunktion er den mest almindelige patogene lægemiddelklasse antibiotika. En systematisk gennemgang analyserede 71 patienter (67 voksne og 4 børn) med DRES-relaterede nyrefølger. Selvom de fleste patienter har samtidig leverskade, præsenterer 1 ud af 5 patienter kun med isoleret nyrepåvirkning. Antibiotika var de mest almindelige lægemidler forbundet med nyreskade hos DRESS-patienter, hvor vancomycin forårsagede 13 procent af nyreskaderne, efterfulgt af allopurinol og antikonvulsiva. Akut nyreskade var karakteriseret ved forhøjet serumkreatininniveau eller nedsat glomerulær filtrationshastighed, og nogle tilfælde var ledsaget af proteinuri, oliguri, hæmaturi eller alle tre. Derudover kan der kun være isoleret hæmaturi eller proteinuri, eller endda ingen urin. 30 % af de berørte patienter (21/71) modtog nyreerstatningsterapi, og selvom mange patienter genvandt nyrefunktionen, var det uklart, om der var langvarige følgevirkninger. Lungeinvolvering, karakteriseret ved åndenød, tør hoste eller begge dele, blev rapporteret hos 32 % af DRESS-patienterne. De mest almindelige lungeabnormaliteter ved billeddiagnostisk undersøgelse omfattede interstitiel infiltration, akut respiratorisk distresssyndrom og pleural effusion. Komplikationer omfatter akut interstitiel lungebetændelse, lymfocytisk interstitiel lungebetændelse og pleuritis. Da pulmonal DRESS ofte fejldiagnosticeres som lungebetændelse, kræver diagnosen en høj grad af årvågenhed. Næsten alle tilfælde med lungeinvolvering ledsages af anden solid organdysfunktion. I en anden systematisk gennemgang havde op til 21 % af DRESS-patienterne myokarditis. Myokarditis kan være forsinket i måneder efter, at andre symptomer på DRESS aftager, eller endda fortsætte. Typerne spænder fra akut eosinofil myokarditis (remission med kortvarig immunsuppressiv behandling) til akut nekrotiserende eosinofil myokarditis (dødelighed på mere end 50 % og median overlevelse på kun 3 til 4 dage). Patienter med myokarditis præsenterer ofte med dyspnø, brystsmerter, takykardi og hypotension, ledsaget af forhøjede myokardieenzymniveauer, ændringer i elektrokardiogram og ekkokardiografiske abnormiteter (såsom perikardieeffusion, systolisk dysfunktion, ventrikulær septumhypertrofi og biventrikulær svigt). Magnetisk resonansbilleddannelse (MR) kan afsløre endometrielæsioner, men en endelig diagnose kræver normalt en endometriebiopsi. Lunge- og myokardieinvolvering er mindre almindelig ved DRESS, og minocyclin er et af de mest almindelige inducerende stoffer.
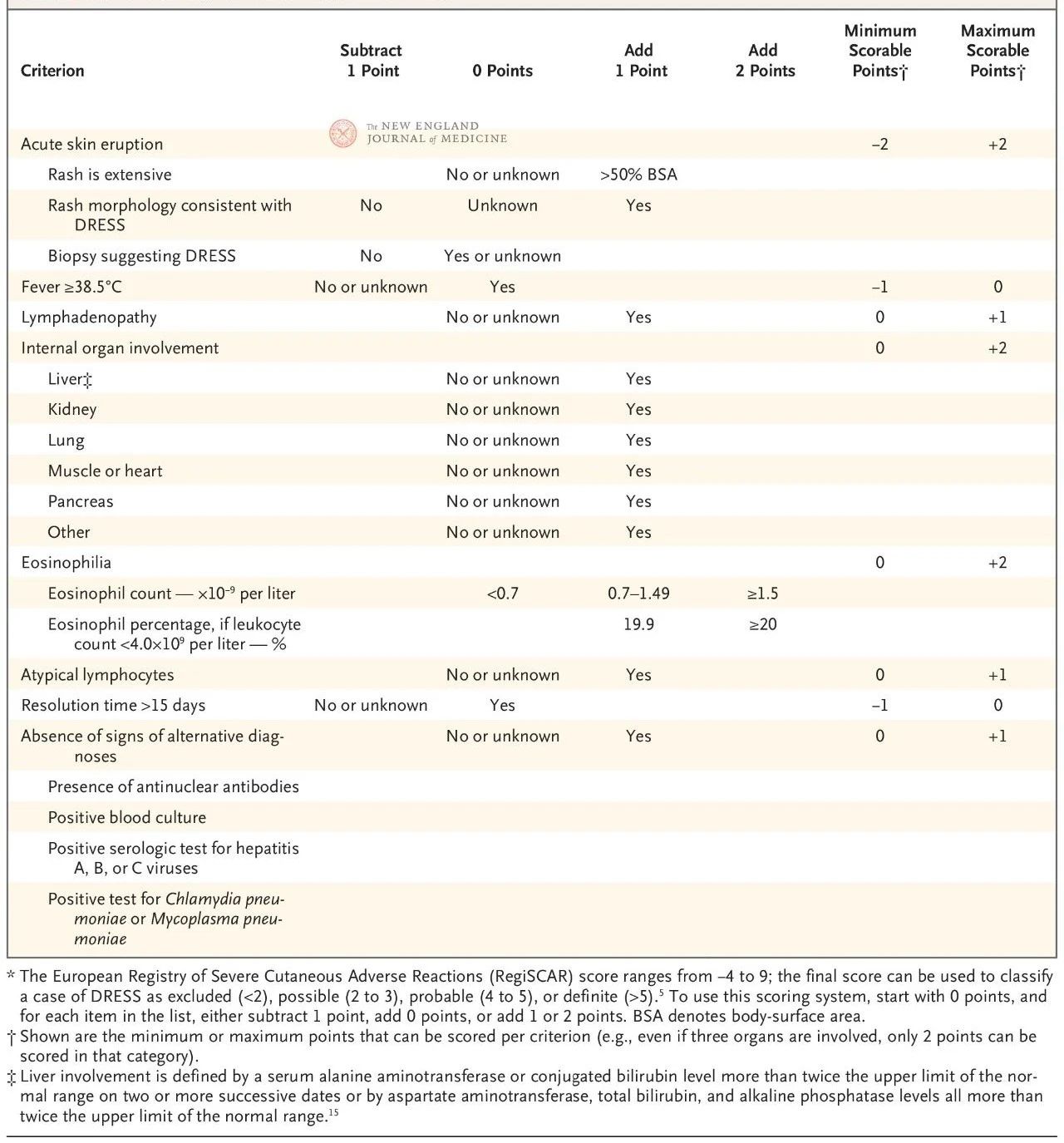
Det europæiske RegiSCAR-scoringsystem er blevet valideret og anvendes i vid udstrækning til diagnosticering af DRESS (Tabel 2). Scoringssystemet er baseret på syv karakteristika: kernekropstemperatur over 38,5 °C; forstørrede lymfeknuder på mindst to steder; eosinofili; atypisk lymfocytose; udslæt (dækker mere end 50 % af kroppens overfladeareal, karakteristiske morfologiske manifestationer eller histologiske fund i overensstemmelse med lægemiddeloverfølsomhed); involvering af ekstrakutane organer; og forlænget remission (mere end 15 dage).
Scoren varierer fra -4 til 9, og diagnostisk sikkerhed kan opdeles i fire niveauer: en score under 2 indikerer ingen sygdom, 2 til 3 indikerer sandsynlig sygdom, 4 til 5 indikerer meget sandsynlig sygdom, og mere end 5 indikerer en diagnose af DRESS. RegiSCAR-scoren er særligt nyttig til retrospektiv validering af mulige tilfælde, fordi patienter muligvis ikke fuldt ud har opfyldt alle diagnostiske kriterier tidligt i sygdommen eller ikke har modtaget en fuldstændig vurdering forbundet med scoren.
DRESS skal skelnes fra andre alvorlige hudbivirkninger, herunder SJS og relaterede lidelser, toksisk epidermal nekrolyse (TEN) og akut generaliseret eksfolierende impetigo (AGEP) (Figur 1B). Inkubationsperioden for DRESS er normalt længere end for andre alvorlige hudbivirkninger. SJS og TEN udvikler sig hurtigt og forsvinder normalt af sig selv inden for 3 til 4 uger, mens DRESS-symptomer har tendens til at være mere vedvarende. Selvom slimhindeinvolvering hos DRESS-patienter muligvis skal skelnes fra SJS eller TEN, er orale slimhindelæsioner ved DRESS normalt milde og mindre blødende. Markant hudødem, der er karakteristisk for DRESS, kan føre til katatoniske sekundære blærer og erosion, mens SJS og TEN er karakteriseret ved fuldlags epidermal eksfoliering med lateral spænding, ofte med positivt Nikolskys tegn. I modsætning hertil optræder AGEP normalt timer til dage efter eksponering for lægemidlet og forsvinder hurtigt inden for 1 til 2 uger. Udslættet ved AGEP er buet og består af generaliserede pustler, der ikke er begrænset til hårsækkene, hvilket er noget anderledes end DRESS' karakteristika.
Et prospektivt studie viste, at 6,8 % af DRESS-patienterne havde træk ved både SJS, TEN eller AGEP, hvoraf 2,5 % blev anset for at have overlappende alvorlige hudbivirkninger. Brugen af RegiSCAR-valideringskriterier hjælper med at identificere disse tilstande præcist.
Derudover opstår almindelige mæslingelignende lægemiddeludslæt normalt inden for 1 til 2 uger efter eksponering for lægemidlet (geneksponering er hurtigere), men i modsætning til DRESS er disse udslæt normalt ikke ledsaget af forhøjet transaminase, øget eosinofili eller forlænget restitutionstid fra symptomer. DRESS skal også skelnes fra andre sygdomsområder, herunder hæmofagocytisk lymfohistiocytose, vaskulært immunoblastisk T-cellelymfom og akut graft-versus-host-sygdom.
Der er ikke udviklet ekspertkonsensus eller retningslinjer for DRESS-behandling; eksisterende behandlingsanbefalinger er baseret på observationsdata og ekspertudtalelser. Sammenlignende studier til at vejlede behandlingen mangler også, så behandlingsmetoderne er ikke ensartede.
Klar sygdomsfremkaldende lægemiddelbehandling
Det første og mest kritiske trin i DRESS er at identificere og seponere det mest sandsynlige sygdomsfremkaldende lægemiddel. Udvikling af detaljerede medicinskemaer til patienter kan hjælpe med denne proces. Med medicinskemaer kan klinikere systematisk dokumentere alle mulige sygdomsfremkaldende lægemidler og analysere den tidsmæssige sammenhæng mellem lægemiddeleksponering og udslæt, eosinofili og organpåvirkning. Ved hjælp af disse oplysninger kan læger frasortere det lægemiddel, der mest sandsynligt vil udløse DRESS, og stoppe med at bruge det lægemiddel i tide. Derudover kan klinikere også henvise til algoritmer, der bruges til at bestemme lægemiddelårsag til andre alvorlige hudbivirkninger.
Medicin – glukokortikoider
Systemiske glukokortikoider er det primære middel til at inducere remission af DRESS og behandle recidiv. Selvom den konventionelle startdosis er 0,5 til 1 mg/d/kg pr. dag (målt i prednisonækvivalent), mangler der kliniske forsøg, der evaluerer effekten af kortikosteroider til DRESS, samt undersøgelser af forskellige doseringer og behandlingsregimer. Dosis af glukokortikoider bør ikke reduceres vilkårligt, før der observeres klare kliniske forbedringer, såsom reduktion af udslæt, eosinofil peni og genoprettelse af organfunktion. For at reducere risikoen for recidiv anbefales det gradvist at reducere dosis af glukokortikoider over 6 til 12 uger. Hvis standarddosis ikke virker, kan "chok"-glukokortikoidbehandling på 250 mg dagligt (eller tilsvarende) i 3 dage overvejes, efterfulgt af en gradvis reduktion.
For patienter med mild DRESS kan højtydende topiske kortikosteroider være en effektiv behandlingsmulighed. For eksempel rapporterede Uhara et al., at 10 DRESS-patienter kom sig med succes uden systemiske glukokortikoider. Da det ikke er klart, hvilke patienter der sikkert kan undgå systemisk behandling, anbefales udbredt brug af topiske terapier ikke som et alternativ.
Undgå glukokortikoidbehandling og målrettet behandling
For DRESS-patienter, især dem med høj risiko for komplikationer (såsom infektioner) fra brugen af høje doser kortikosteroider, kan kortikosteroid-undgåelsesbehandlinger overvejes. Selvom der har været rapporter om, at intravenøs immunglobulin (IVIG) kan være effektiv i nogle tilfælde, har et åbent studie vist, at behandlingen har en høj risiko for bivirkninger, især tromboembolisme, hvilket får mange patienter til i sidste ende at skifte til systemisk glukokortikoidbehandling. Den potentielle effekt af IVIG kan være relateret til dens antistofclearance-effekt, som hjælper med at hæmme virusinfektion eller reaktivering af virussen. På grund af de store doser IVIG er det dog muligvis ikke egnet til patienter med hjertesvigt, nyresvigt eller leversvigt.
Andre behandlingsmuligheder omfatter mycophenolat, cyclosporin og cyclophosphamid. Ved at hæmme T-celleaktivering blokerer cyclosporin gentranskription af cytokiner såsom interleukin-5, hvorved eosinofil rekruttering og lægemiddelspecifik T-celleaktivering reduceres. Et studie med fem patienter behandlet med cyclosporin og 21 patienter behandlet med systemiske glukokortikoider viste, at brugen af cyclosporin var forbundet med lavere rater af sygdomsprogression, forbedrede kliniske og laboratoriemålinger og kortere hospitalsophold. Cyclosporin betragtes dog i øjeblikket ikke som en førstelinjebehandling for DRESS. Azathioprin og mycophenolat anvendes hovedsageligt til vedligeholdelsesbehandling snarere end induktionsbehandling.
Monoklonale antistoffer er blevet anvendt til behandling af DRESS. Disse omfatter Mepolizumab, Ralizumab og benazumab, der blokerer interleukin-5 og dets receptorakse, Janus kinasehæmmere (såsom tofacitinib) og anti-CD20 monoklonale antistoffer (såsom rituximab). Blandt disse behandlinger anses anti-interleukin-5-lægemidler for at være den mest tilgængelige, effektive og sikre induktionsbehandling. Effektmekanismen kan være relateret til den tidlige forhøjelse af interleukin-5-niveauer i DRESS, som normalt induceres af lægemiddelspecifikke T-celler. Interleukin-5 er den primære regulator af eosinofiler og er ansvarlig for deres vækst, differentiering, rekruttering, aktivering og overlevelse. Anti-interleukin-5-lægemidler anvendes almindeligvis til behandling af patienter, der stadig har eosinofili eller organdysfunktion efter brug af systemiske glukokortikoider.
Behandlingens varighed
Behandlingen af DRESS skal være meget personlig og dynamisk justeret i henhold til sygdomsprogression og behandlingsrespons. Patienter med DRESS kræver typisk hospitalsindlæggelse, og omkring en fjerdedel af disse tilfælde kræver intensiv behandling. Under indlæggelsen evalueres patientens symptomer dagligt, der udføres en omfattende fysisk undersøgelse, og laboratorieindikatorer overvåges regelmæssigt for at vurdere organinvolvering og ændringer i eosinofiler.
Efter udskrivelse er en ugentlig opfølgningsevaluering stadig nødvendig for at overvåge ændringer i tilstanden og justere behandlingsplanen i tide. Tilbagefald kan forekomme spontant under dosisreduktion af glukokortikoid eller efter remission og kan præsentere sig som et enkelt symptom eller en lokal organlæsion, så patienterne skal overvåges langsigtet og omfattende.
Opslagstidspunkt: 14. dec. 2024